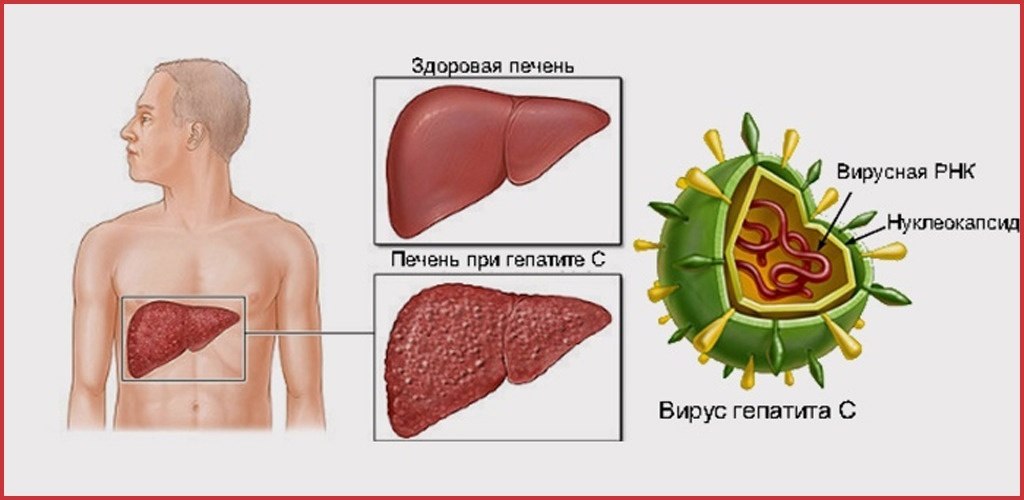
Умение слышать — это очень важная способность человека, благодаря которой становится возможным контактировать с внешним миром, воспринимать внешние звуки, общаться с другими людьми. Нарушения слуха у детей может привести к задержке речевого и когнитивного развития, ухудшению качества жизни. Посредством него маленький ребенок учится познавать мир, дети старшего возраста с помощью слуха коммуницируют со сверстниками.
Частичная или полная потеря слуха, когда звуки воспринимаются приглушенно или не воспринимаются-называется тугоухостью.
Различают сенсоневральную, кондуктивную и смешанную тугоухость. Кондуктивная форма связана с нарушениями работы функций наружного и среднего уха. При сенсо-невральной форме происходит снижение функции слуховых рецепторов внутреннего уха.
А так же различают 4 степени тугоухости:
1. Первая степень: Шёпотная и удалённая речь воспринимается с трудом, но разговор воспринимается хорошо.
2. Вторая степень: Шёпотная речь воспринимается на расстоянии не больше одного метра.
3. Третья степень: Воспринимать шёпотную речь для ребёнка становится невозможным. Чтобы расслышать собеседника, нужно подойти к нему на расстояние один-два метра.
4. Четвёртая степень: Становится практически невозможно воспринимать речь окружающих.
Факторы приводящие к снижению слуха
• Травма;
• Инородное тело слухового прохода;
• Острые воспалительные заболевания наружного и среднего уха;
• Вирусная инфекция (например - герпесвирусная инфекция, ГРИПП, SARS-CoV-2);
• Затянувшийся острый средний отит (особенно у людей с хроническими заболеваниями: сахарный диабет, онкология, врожденные и приобретенные иммунодефициты);
• Длительно протекающая патология лор-органов (хронический ринит, аденоидные вегетации, аномалии строения полости носа и носоглотки, с нарушением функции слуховой трубы, длительными и рецидивирующими экссудативными отитами);
• Генетические и врожденные аномалии развития уха, родовая травма, глубокая недоношенность;
• Влияние ототоксических препаратов (препаратов, токсически влияющих на рецептор внутреннего уха) и детские инфекции, непосредственно поражающие орган слуха (корь, скарлатина, дифтерия и др.);
• Заболевания сердечно-сосудистой, нервной и эндокринных систем и болезни крови;
• Системная аутоиммунная патология и специфические инфекции (сифилис, туберкулез);
• Условия труда в шуме, вибрации, на высоте;
• Длительное использование наушников (по данным ВОЗ более 1,1 миллиарда молодых людей подвергаются риску потери слуха из-за прослушивания музыки на слишком высоком, опасном для слуха уровне громкости);
• Старение как естественная причина.
Если Вы обнаружили у Вашего ребенка один из следующих симптомов:
• у малыша отсутствует реакция на громкие звуки;
• он не проявляет интереса к источнику звука, не поворачивается в его сторону;
• до года не пытается произносить звуки ;
• он не реагирует на собственное имя.
Нужно своевременно обращаться к врачу при малейших симптомах и не заниматься самолечением. Ведь самолечение может привести к необратимым последствиям.
Частичная или полная потеря слуха, когда звуки воспринимаются приглушенно или не воспринимаются-называется тугоухостью.
Различают сенсоневральную, кондуктивную и смешанную тугоухость. Кондуктивная форма связана с нарушениями работы функций наружного и среднего уха. При сенсо-невральной форме происходит снижение функции слуховых рецепторов внутреннего уха.
А так же различают 4 степени тугоухости:
1. Первая степень: Шёпотная и удалённая речь воспринимается с трудом, но разговор воспринимается хорошо.
2. Вторая степень: Шёпотная речь воспринимается на расстоянии не больше одного метра.
3. Третья степень: Воспринимать шёпотную речь для ребёнка становится невозможным. Чтобы расслышать собеседника, нужно подойти к нему на расстояние один-два метра.
4. Четвёртая степень: Становится практически невозможно воспринимать речь окружающих.
Факторы приводящие к снижению слуха
• Травма;
• Инородное тело слухового прохода;
• Острые воспалительные заболевания наружного и среднего уха;
• Вирусная инфекция (например - герпесвирусная инфекция, ГРИПП, SARS-CoV-2);
• Затянувшийся острый средний отит (особенно у людей с хроническими заболеваниями: сахарный диабет, онкология, врожденные и приобретенные иммунодефициты);
• Длительно протекающая патология лор-органов (хронический ринит, аденоидные вегетации, аномалии строения полости носа и носоглотки, с нарушением функции слуховой трубы, длительными и рецидивирующими экссудативными отитами);
• Генетические и врожденные аномалии развития уха, родовая травма, глубокая недоношенность;
• Влияние ототоксических препаратов (препаратов, токсически влияющих на рецептор внутреннего уха) и детские инфекции, непосредственно поражающие орган слуха (корь, скарлатина, дифтерия и др.);
• Заболевания сердечно-сосудистой, нервной и эндокринных систем и болезни крови;
• Системная аутоиммунная патология и специфические инфекции (сифилис, туберкулез);
• Условия труда в шуме, вибрации, на высоте;
• Длительное использование наушников (по данным ВОЗ более 1,1 миллиарда молодых людей подвергаются риску потери слуха из-за прослушивания музыки на слишком высоком, опасном для слуха уровне громкости);
• Старение как естественная причина.
Если Вы обнаружили у Вашего ребенка один из следующих симптомов:
• у малыша отсутствует реакция на громкие звуки;
• он не проявляет интереса к источнику звука, не поворачивается в его сторону;
• до года не пытается произносить звуки ;
• он не реагирует на собственное имя.
Нужно своевременно обращаться к врачу при малейших симптомах и не заниматься самолечением. Ведь самолечение может привести к необратимым последствиям.
Источник: https://vk.com/wall-169353744_3627
Пост №108075, опубликован 4 мар 2024