Экстрофия мочевого пузыря
| Экстрофия мочевого пузыря | |
|---|---|
 | |
| МКБ-10 | Q64.1 |
| МКБ-10-КМ | Q64.10 |
| МКБ-9 | 753.5 |
| МКБ-9-КМ | 753.5 |
| OMIM | 600057 |
| DiseasesDB | 33377 |
| eMedicine | ped/704 |
| MeSH | D001746 |
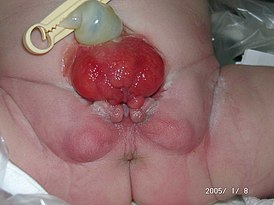
Экстрофия мочевого пузыря (происходит от греческого слова ekstrophe, что означает смещение, выворачивание, выворот мочевого пузыря) — это врождённый порок развития мочевого пузыря, при котором мочевой пузырь оказывается не внутри, а снаружи. Передняя стенка мочевого пузыря отсутствует, как и соответствующий ей участок брюшной стенки, которая расщеплена, и таким образом мочевой пузырь оказывается вовне. Моча льётся наружу через отверстия мочеточников. Имеется эписпадия уретры.
За исключением мочеполовой системы дети с экстрофией ничем не отличаются от других детей и развиваются так же, как их сверстники.
Содержание
Какие аномалии характеризуют экстрофию?
- Эписпадия: у мальчиков мочеиспускательный канал и головка члена расщеплены по дорсальной поверхности, у девочек уретра также не сформирована, а её выход расположен между расщепленным клитором и разведенными малыми половыми губами.
- Кавернозные тела укорочены за счёт разошедшихся в стороны лонных костей.
- Отсутствует шейка мочевого пузыря и сфинктер. Шейка мочевого пузыря представляет собой нижнюю часть мочевого пузыря в форме некой чаши (лейки), которая содержит кольцо из мышц, открывающих и закрывающих выход мочи из пузыря. Именно эта группа мышц (сфинктер) делает возможным контроль над мочеиспусканием.
- Маленький объём мочевого пузыря.
- Неправильное расположение мочеточников (выводных трубок, по которым моча выводится из почек в мочевой пузырь): мочеточники иначе, нежели это нужно, располагаются на входе в мочевой пузырь, что приводит к рефлюксу (обратному забросу мочи из мочеточников в почки).
- Расхождение лонных костей.
- Положение ануса выше, чем обычно: выход прямой кишки расположен ближе к мошонке (влагалищу у девочек), что обычно никак не отражается на функции кишечника.
- Пупок с рождения расположен более низко, часто слабо различим; при необходимости хирурги могут сформировать новый красивый пупочек в «правильном» месте.
Образование
Состояние экстрофии образуется очень рано во время развития эмбриона, примерно на 4-5 неделях его развития. Причины неправильного развития пока не до конца ясны. Именно в это время начинают формироваться органы и ткани организма из разъединяющихся, делящихся и соединяющихся клеток. Одна из теорий предполагает, что именно из-за какого-то неправильного механизма такого деления и соединения клеток, что-то происходит с клоакальной мембраной, что не даёт ей закрыться, и это приводит к тому, что мочевой пузырь оказывается вне брюшной полости. Другая теория предполагает, что на этом этапе развития эмбриона слой клеток над мочевым пузырем очень тонок, он не может удержать мочевой пузырь внутри и расщепляется, опять же мочевой пузырь оказывается снаружи.
Комплекс экстрофия-эписпадия представляет собой спектр врождённых пороков развития, который включает классическую экстрофию мочевого пузыря, эписпадию, клоакальную экстрофию и ещё несколько вариантов. Считается, что каждая из этих аномалий — результат одной и той же по своей природе эмбриональной ошибки (дефекта).
Каудальная миграция мембраны клоаки - перегородки, отделяющей полость задней/каудальной кишки зародыша происходит в первом триместре примерно в то же время, когда созревает передняя брюшная стенка. Мезенхима (зародышевая соединительная ткань) не переходит из одного клеточного кожного слоя нижней брюшной стенки в другой, что приводит к нестабильности клоакальной мембраны.
Преждевременный разрыв мембраны клоаки приводит к этому комплексу «подпупочных» аномалий. При этом разрыв клоакальной мембраны после полного разделения «уретро-половой» части от желудочно-кишечного тракта приводит к классической экстрофии мочевого пузыря, а если повреждение мембраны происходит до того, как спускается эта уро-ректальная перегородка, тогда это приводит к вывороту нижнего уретрального тракта и части желудочно-кишечного тракта (клоакальная экстрофия).
Вероятность
Экстрофия считается довольно редким пороком и в среднем рождается 1 ребёнок с экстрофией на 30 000 новорождённых (частота может колебаться от 10 000 до 50 000). Тем не менее она может повторяться в семье. Так, вероятность рождения ещё одного ребёнка с экстрофией у тех же родителей по данным ABC составляет 1 к 100, а вероятность рождения ребёнка с экстрофией у экстрофика составляет 1 к 70. Кроме того вероятность рождения мальчика с экстрофией в 2-3 раза превышает вероятность рождения девочки с экстрофией.
Экстрофия может встречаться у близнецов, но если они разнояйцевые, неизвестны случаи, чтобы оба ребёнка были затронуты.
Клоакальная экстрофия. Вероятность рождения ребёнка с клоакальной экстрофией составляет 1 к 200 000 живых новорождённых и гораздо меньше среди девочек. Это нарушение гораздо сложнее классической формы экстрофии и требует очень серьёзной оценки ассоциированных пороков развития нервной системы, верхней части мочевыводящей системы и желудочно-кишечного тракта. С большой вероятностью может потребоваться регулярная катетеризация.
Степень экстрофии
Степень экстрофии зависит от того, насколько велика или мала площадка экстрофированного мочевого пузыря. Считают, что экстрофия включает в себя спектр состояний от «простой» эписпадии до клоакальной экстрофии, где-то посередине по степени тяжести находится классическая форма экстрофии. Кроме того экстрофия может быть «частичной» (без эписпадии), может быть два пузыря (один «нормальный», а второй экстрофированный), а иногда с экстрофией у ребёнка могут быть так называемые «сочетанные» патологии.
Лечение экстрофии
Лечение экстрофии хирургическое. План лечения зависит от степени и типа порока. Каждый план лечения очень индивидуален, так как нет двух детей с экстрофией, полностью идентичных. Лечение экстрофии у детей значительно эволюционировало и продолжает совершенствоваться.
Последние 3 десятилетия пластика мочевого пузыря стала довольно распространенным вмешательством, особенно в связи с тем, что все более часто появлялись сообщения об осложнениях операций отведения мочи в кишку. Однако добиться удержания мочи у большинства пациентов с экстрофией мочевого пузыря, остается по-прежнему очень сложной проблемой, решить которую чрезвычайно трудно.
Этапы лечения
В настоящее время лечение может включать серию операций в течение нескольких лет — так называемая «поэтапная реконструкция». Время, вид и характер операций, которые потребуются, зависят от конкретной ситуации и могут различаться в каждом конкретном случае.
Обычно (но не всегда) лечение в настоящее время сводится к следующим этапам:
- Первичное закрытие мочевого пузыря (первые 1-10 суток с рождения). Сводятся лонные кости (остеотомия), мочевой пузырь закрывают и моделируют так, чтобы он мог держать мочу, мочевой пузырь помещается внутрь таза и закрывается передняя брюшная стенка.
- Пластика половых органов может быть выполнена в разное время у девочек и у мальчиков: так, у девочек пластика половых органов и уретры (эписпадии) может быть выполнена одновременно с закрытием мочевого пузыря в первом этапе. У мальчиков пластика полового члена и уретры (реконструкция эписпадии) обычно (но не всегда) выполняется между 1-2 годами жизни. Эта операция также важна для удержания мочи, что в свою очередь способствует росту мочевого пузыря, его вместимости.
- Пластика шейки мочевого пузыря позволяет достичь контроля над мочеиспусканием. Обычно (опять же не всегда) выполняется в возрасте 5 лет при достаточном (не менее 80 мл) объёме мочевого пузыря. Во время этой операции пересаживают мочеточники для предотвращения рефлюкса мочи в почки и формируются сфинктер.
Аугментация
Если же очевидно, что качество мочевого пузыря неудовлетворительное, что он не поддается росту в результате хирургических вмешательств, а остаётся маленьким и не может выполнять свою прямую функцию, тогда выполняется аугментация. Аугментация подразумевает увеличение мочевого пузыря (или формирование полностью нового пузыря) из ткани кишки (толстой, тонкой), редко желудка. При этом может потребоваться постоянная катетеризация, но медицина не стоит на месте и методы проведения аугментации продолжают совершенствоваться с целью достичь наилучшего результата у детей. Существует несколько вариантов аугментации и их особенности необходимо обсуждать с оперирующим хирургом.
Стома Митрофанова
Цистостома
Первичная пластика мочевого пузыря
Цели первичного закрытия мочевого пузыря следующие:
- Ротация безымянных костей для сведения лонных костей и замыкания диафрагмы таза.
- Закрытие пузыря и смещение его в заднее положение в полость малого таза.
- Обеспечение свободного выделения мочи через уретру.
- Мобилизация кавернозных тел от костей таза для первичного удлинения полового члена.
- Закрытие дефекта передней брюшной стенки.
В случае рождения ребёнка с экстрофией мочевого пузыря, в соответствии с международными стандартами, коррекцию данного порока целесообразно выполнить в ранние сроки (первые 2—3 суток после рождения). Столь ранние операции обусловлены возможностью сведения костей лона у больных с экстрофией мочевого пузыря без остеотомии (пересечения подвздошных костей) — пока кости остаются пластичными. Сведение лонных костей обеспечивает лучший эффект удержания мочи, что является наиболее сложной задачей подобных операций.
Оперативные вмешательства в более поздние сроки, через 1 месяц и далее требуют проведения той же операции в сочетании с остеотомией по типу Хиари, что значительно травматичнее и сопровождается в несколько раз более сложным и продолжительным восстановительным периодом.
Именно поэтому во всем мире больные с экстрофией мочевого пузыря концентрируются в крупных клиниках имеющих большой опыт проведения подобных операций. Данный подход позволяет достигнуть лучших результатов лечения столь тяжёлой патологии.